|
| 講座1 |
 |
主体的な治療姿勢の構築
講師:東京女子医科大学病院 感染症科 医師 井戸田 一朗 氏 (2006.11) |
東京女子医大の井戸田と申します。今日は私もどういうお話をしていいのか非常に迷いながら来たというのが本音のところでございまして、ちょっと難しい言葉だとか分かりにくい事がでてくるかもしれないので、その時は遠慮なく教えてください。
今日、お話しする内容なんですけど、自己紹介を簡単にさせていただいて、その後、LAPさんからのリクエストにありました、情報入手の方法とその実際について、私の勤務する東京女子医大のHIV診療がどういう状況であるかという話、そのあとに実際の東京女子医大の外来受診の流れについてお話しして、その後、質疑応答という感じでございます。
皆さん長い2日間を迎えられると思いますので、今日は気軽に聞いていただければと思います。どちらかというと今日は女子医大の内情を皆さんに包み隠さず暴露してしまうという感じで、本当は陽性者の方の立場から見たお話ということをたぶんLAPさんは期待されていると思うんですけれども、私の方から包み隠さず私どもの現状をお伝えする事で、じゃあこういうふうにアプローチすればいいのかなっていうのを逆の立場から把握していただけるんじゃないかと思っています。
私の自己紹介をさしあげますと、今、東京女子医大感染症科というところに勤務しております。あと、AGP(同性愛者医療・福祉・教育・カウンセリング専門家会議)というCBOの副代表をしております。医療・福祉・教育・カウンセリングといったエリアで、専門家のみならず、こういうエリアに興味がある人たちによるグループなんですけども、電話相談ですとか、ニュースレターの発行、定例会、二丁目のaktaでの毎月のセミナー開催などをやっております。
簡単に経歴ですが、1995年から5年近く、都立駒込病院で研修医をやったあとに、女子医大の方に拾っていただきまして、2003年〜2005年にWHO(世界保健機関)で南太平洋における結核対策という仕事をやっていたんですけども、そのあとまた女子医大に戻って、今、1年目で、臨床の方に戻っております。[追記:2007年10月にしらかば診療所(東京都新宿区)を開設し院長に]
■情報入手の実際
ガイドライン
 情報入手の実際っていう話なんですけれども、陽性者の皆さんがどういう情報を、というよりは、私がどういうふうに入手しているかっていう話で終わってしまいそうなんですけど。 情報入手の実際っていう話なんですけれども、陽性者の皆さんがどういう情報を、というよりは、私がどういうふうに入手しているかっていう話で終わってしまいそうなんですけど。
「HIV感染症『治療の手引き』」はご存知でしょうか。毎年、日本エイズ学会の時にアップデートされるので、12月に第10版が出てくると思うんですけれども、こういったガイドラインはいくつかございます。治療については、いろいろな情報が飛び交うんですけれども、私個人としては基本はガイドラインだと思っています。いろいろな情報・論文・研究を網羅して、検討をした上で、どういう治療がいいのか、推奨されるのかがまとめられています。あまり新しい少人数のグループの研究とかにはあまり左右されないようにしたいなというふうには思っております。
医療者がよく使っているのはおそらくDHHSのガイドラインだと思うんですね。主治医の先生方はおそらくお持ちだと思うんですが、これ非常に分厚いんですね。読むのも結構大変なんです。本当は読まなきゃいけないんですけど、私なんかもうパラパラパラとどこが変わったのかなみたいな感じで斜め読みしちゃう感じなんですけど。2006年の10月にアップデートがありました。
あとは、JAMA、The Journal of American Medical Associationという非常に有名なアメリカの雑誌があるんですけども、ここのInternational AIDS Society-USA Panelっていうのがガイドラインを出しているんですね。これが非常に短くて、だいたい10ページもないくらい短くて、喫茶店で2時間、3時間あれば読めてしまうので、私はありがたがって使っているというのが現状でございます。実際にはこれだけでは分からない事は引用文献とかも読んで勉強すればいいんですけども、とりあえず臨床で患者さんと向き合っている人間としてはこのぐらいコンパクトの方が本当にありがたいです。
ご紹介した三つのガイドイランにはやっぱり長所と短所がございます。「HIV感染症『治療の手引き』」の長所はやっぱり日本語で書いてあるという事、簡潔で分かりやすいという事。たぶん医療者じゃない方がお読みになられても、全くちんぷんかんぷんということはないと思うんですよね。CD4の数がどのくらいだったら治療を始めた方がいいだとか、そういうことに関しては非常に分かりやすいと思います。短所は1年に1回しかアップデートされないということ。
DHHSは情報が新しいんですけれども、英語でたくさん分量がある。そのかわり情報としては非常に網羅されているので、これが一冊あればとりあえず頭に叩き込めばなんとなる。IAS-USAの長所は非常に簡潔で、新しいということ。短所としてはやっぱり英語であるということがあります。
他にもいろいろな教科書や、オンラインでもいろいろなガイドラインがありますけども、私どもはこういったものを部分部分、おいしいとこ取りで勉強しているというのが実情でございます。
あとこれはあまり知られていないんですけども、駒込病院の味沢篤先生が2002年に「日本人のHIV感染症の治療」というレビューを書かれたんですね。これは簡潔なんですけど非常によく書けているレビューです。感染症学雑誌(Vol.76 No.7 2002)に掲載されまして、ネットでも全文が入手可能です。今、日本にあるガイドラインですとか、レビューの中でこれが一番豊富な臨床経験に基づいた非常に優れたレビューだと私は個人的に思っております。
「HIV感染症『治療の手引き』」(HIV感染症治療研究会)
http://www.hivjp.org/
「日本人のHIV感染症の治療」全文
http://journal.kansensho.or.jp/Disp?pdf=0760070521.pdf
新しい情報の入手
ガイドラインのほかに、私がどんなふうに情報を入手しているかっていうことですけれども、とにかく私も非常に勉強するのが嫌いで、どうやってズルしながら情報を入手するかってことに苦心をしている毎日でございます。Medscape(http://www.medscape.com/)というインターネットのサイトがございまして、私は研修医の時からお世話になっているんですが、ここに登録しておくと、新しい会議があったりだとか、何かよく読まれている論文だとか、そういうのを定期的に送ってくれるものですから、何か面白そうだなと思ったらアクセスをしてみます。トロントで8月に開催された国際エイズ会議のレビューなんかが載っていて、これをとりあえずバーッと斜め読みして、知ったかぶりとかできちゃったりして、割と便利なサイトでございます。似たようなサイトはたくさんあります。
あとは学術誌ですね。AIDSっていう有名な雑誌がありまして、これはインパクトファクターが高く、感染症業界の中で今、一番たくさん引用されている雑誌の一つです。私がよく読むのはThe New England Journal of Medicineという非常に有名な内科学の雑誌です。医学雑誌の中でもっともよく引用されているっていう有名な雑誌ですけども、HIV関係の論文が出た時にはチェックするようにしております。たまに図書館に行って雑誌が出ていたら何だろうなと見て、勉強しているという感じです。
国際会議・学会
 8月の第16回国際エイズ会議で、いくつか有名な話題になったトピックがありました。たとえば、ホスアンプレナビル(fAPV)とロピナビル(LPV)の比較では48週の時点で差がなかった。ホスアンプレナビル(fAPV)、商品名はレクシヴァですが、日本ではおそらく1日1回飲みというのが多いと思うんですけども、この研究は2回飲みなので、細かい違いはあります。 8月の第16回国際エイズ会議で、いくつか有名な話題になったトピックがありました。たとえば、ホスアンプレナビル(fAPV)とロピナビル(LPV)の比較では48週の時点で差がなかった。ホスアンプレナビル(fAPV)、商品名はレクシヴァですが、日本ではおそらく1日1回飲みというのが多いと思うんですけども、この研究は2回飲みなので、細かい違いはあります。
あとは、SMART studyといって国立国際医療センターエイズ治療・研究開発センター(ACC)でもやってましたけれども、治療をやめたり、また始めて、やめたりとか、そういう治療、STI(戦略的治療中断)はやはり奨められないというのが今回の結論ですね。
PI単剤療法、プロテアーゼ阻害薬を単剤で使用した場合はどうかという研究が三つぐらいありました。一つは、24週間、HAART(highly active antiretroviral therapy=多剤併用による強力な抗ウイルス療法)をふつうに3剤もしくは4剤でやったあとに、カレトラ単剤に切り替えてやってみたら72週の段階のウイルス量が、84%が500コピー未満、62%が50コピー未満、結構いいなっていう印象で。他の二つの研究も似たような感じで、驚きました。
新しいインテグラーゼ阻害薬っていうお薬の話もありました。あとは途上国での応用がメインと思われますが、殺精子剤(マイクロバイサイド=Microbicide)といってHIVを殺すゼリー(ラブオイル)についてや、割礼が有効だという話も出ていました。割礼は我々も話半分でずっと聞いていたんですけども、この報告を読むと、アフリカのケニアで、割礼をした男性とそうじゃない男性との比較をしたら、60%もHIVに感染する人が少なかったっていう、驚くような研究結果が報告されており、現在、大規模な臨床試験をケニアでやっているそうです。
このほか、有名な国際学会としてCROI(Conference on Retroviruses and Opportunistic Infection)というものがあります。だいたい2月ぐらいにやっていますけども、これはエイズ学会をより医学に特化した学会という位置づけです。これは来年ロスアンゼルスでやるんですけども、これが終わるといろいろな情報がバーッと出てくるので、「あ〜、そろそろ来るな」っていう感じで待ってるとたぶん2月の終わりか3月にかけていろいろな情報が流れてくると思います。
もう一つは、ICCAC(Interscience Conference on Antimicrobial Agents and Chemotherapy)。これは感染症関連の一番大きな学会の一つなんですけれども、この中でも最近AIDSの占める割合が増えてきています。やっぱり、HIV/AIDSっていうのは途上国であっても先進国であってもトップアジェンダといいますか、いろいろな医学雑誌でも、AIDSの占める割合が非常に増えてきているなという印象はあります。
■東京女子医大におけるHIV診療状況
 それでは、女子医大でどんなふうにHIVを診ているかっていう話をこれからしばらくさしあげたいと思います。皆さんがもし医療機関に繋がってらっしゃるのであれば、おそらく主治医の先生方はまた別の考え方をお持ちだと思いますし、これはあくまでも我流といいますか、方向でございますので、まあこんな感じでやっているんだなという感じで聞いていただければと思います。 それでは、女子医大でどんなふうにHIVを診ているかっていう話をこれからしばらくさしあげたいと思います。皆さんがもし医療機関に繋がってらっしゃるのであれば、おそらく主治医の先生方はまた別の考え方をお持ちだと思いますし、これはあくまでも我流といいますか、方向でございますので、まあこんな感じでやっているんだなという感じで聞いていただければと思います。
女子医大は新宿の河田町というところにございます。ベッド数1,400床、1日の外来数が約5,000人ということで、規模してはかなり大きな病院の一つです。1997年に、都内で一番最後に拠点病院に選定されました。女子医大は最後まで抵抗したんですけれども、最後の一つの大学病院になってしまって、しぶしぶ拠点病院を引き受けたというのが現状でございます。
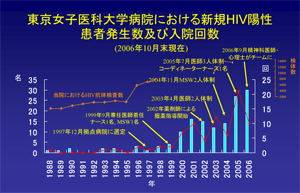
HIVの患者数は2000年ぐらいから増加の一途をたどっております。棒グラフが新規の陽性患者数(左目盛り)、折れ線が延べの入院回数です(右目盛り)。2000年までは26例しかなかったんですが現在は143例。5倍以上に患者さんが増えたということですね。
患者さんの増加に合わせて、1999年ぐらいからだんだん診療の体制を整えていって、最初は医師1人、ナース1人、医療ソーシャルワーカー(MSW)1人っていう感じだったんですけども、薬剤師入れの、医者を増やしの、MSWを増やしの、外来専門ナースを入れの、精神科診療チームを入れの、という感じで、現在は常勤医3人、非常勤医1人、外来専門ナース1人、薬剤師2人、MSW2人、精神科1人、心理士1人という構成によるチームとなっています。
女子医大はHIV検査数も実は非常に多いんですね。2005年は13,176検体のHIV検査をしています。
患者背景
現在までに男性139例、女性4例、合計で143例を受け入れています。初診時のCD4は303ぐらい。中には非常に低い段階で来る人もいらっしゃいます。初診時にAIDS発症されていたのは25例、だいたい17%ですけども、救急外来に来る方もいらっしゃいます。平均年齢が36歳ぐらい。MSM(Men who have sex with men=男性と性行為をする男性)の方が104例、72%という感じですね。
患者の紹介元
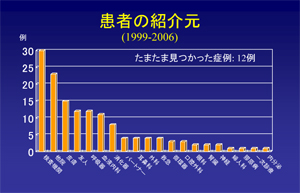 患者さんがどういうところから紹介されて来たのかは、我々も興味があるところです。やはり紹介元が多いところで集中して準備をしておけば、患者さんにとってメリットがあるんじゃないかということなんですが。紹介元は検査機関が30例と一番多い。累計ですが、今年に入ってすでに20例の紹介がありました。多くは東京都南新宿検査・相談室からの紹介です
患者さんがどういうところから紹介されて来たのかは、我々も興味があるところです。やはり紹介元が多いところで集中して準備をしておけば、患者さんにとってメリットがあるんじゃないかということなんですが。紹介元は検査機関が30例と一番多い。累計ですが、今年に入ってすでに20例の紹介がありました。多くは東京都南新宿検査・相談室からの紹介です
あとはブロック拠点、拠点病院を含めた他の病院からの紹介23例、皮膚科の15例と続きます。皮膚科でなぜ多いかというと、帯状疱疹でわかるケースが多いためです。我々は帯状疱疹を診たらまずHIVを疑えという目で診ています。その次は、友人です。うちの病院はやはりゲイの方が多いし、新宿2丁目に近いということもあるのか、口コミが割と多いんですね。あと、以前はカリニ肺炎と言われていたニューモシスティス肺炎で呼吸器内科で判明したり、血液内科、消化器、耳鼻科。いろいろな科で判明しているということ、それが女子医大の特徴だと思います。たまたまパートナーが陽性でそのパートナーも陽性だったという、パートナー陽性もこのごろちょっとありますね。
まったく予期せずにたまたま見つかった例が12例ありました。どういうことかっていうと、うちの病院では大きな手術の前だとか内視鏡の前ですとか、観血的な処置をする前はHIV検査をするようにしているんですね。そういう時に、まったく予想していなかったのに、たまたま見つかったっていうのが12例あったということです。やはり、13,000検体のHIVの検査をやっていると、ポロポロと見つかってくるという現状ですね。
日和見感染発生状況
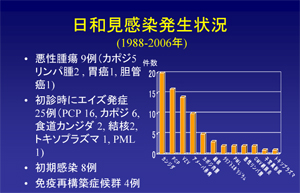 日和見感染の合併状況ですが、カンジダ、ニューモシスティス肺炎、帯状疱疹、アメーバ赤痢、カポジ肉腫、結核と続きます。最近、悪性腫瘍が増えてきているかなという印象があります。HAARTで延命効果が顕著になってきて、悪性腫瘍というのもちょこちょこちょこっと見られるようになってきてます。カボジ肉腫が多いのはやっぱりゲイの方が多いからということがありますけれども。悪性リンパ腫も数例あり、胃癌及び胆管癌で手術を受けられた方もいます。帯状疱疹が多いというのが我々の特徴だと思います。
日和見感染の合併状況ですが、カンジダ、ニューモシスティス肺炎、帯状疱疹、アメーバ赤痢、カポジ肉腫、結核と続きます。最近、悪性腫瘍が増えてきているかなという印象があります。HAARTで延命効果が顕著になってきて、悪性腫瘍というのもちょこちょこちょこっと見られるようになってきてます。カボジ肉腫が多いのはやっぱりゲイの方が多いからということがありますけれども。悪性リンパ腫も数例あり、胃癌及び胆管癌で手術を受けられた方もいます。帯状疱疹が多いというのが我々の特徴だと思います。
我々の病院で初期感染例は8例診断しました。この8例というのは、保健所だとか南新宿で見つかったわけではなくて、我々で症状を疑って診断したという例なんですね。若年男性で、よく分からない発熱とか発疹とか、ウイルス感染という時は、もう初期感染を疑うような時代になってきているんだなというふうに思っています。最初に見つかった段階ですでに耐性のウイルスを持っているっていうケースが、去年のエイズ学会で5%いたとか報告されていましたけれども、我々のところで8例中4例を調べたらですね、耐性ウイルスは発見されませんでした。
あとはHAARTを始めて免疫再構築症候群が出たっていうのは4例。免疫再構築症候群っていうのはですね、低いCD4で治療を始めた場合、人によってなんですが、急激にCD4が増えてくる時があるんですね。CD4が2桁、1桁っていう場合は増えるのもなかなか遅いんですけども、いずれまた増えてくるんですね。で、増えてくる時に、隠れていた日和見感染症が出てくることがあるんですね。よくあるのは、帯状疱疹とか、ニューモシスティス肺炎、あとはMAC(非定型抗酸菌症)、こういうのが出てくることが結構あるんですね。我々も、HAARTを始めた後によく分からない発熱を経験しまして。徹底的にいろいろな検査をやったんですけど、結局分からなくてですね。HAARTをやりながら、対処療法をやっていくうちに、自然に治ってしまった例もあります。たまたまラッキーだったんですけども。そういう免疫再構築症候群っていうのが最近ちらほらとあります。
性感染症(STI)の罹患状況
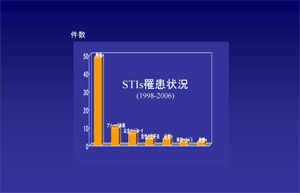 性感染症のことをちょっとお話ししたいと思います。STIとHIVって切っても切れない関係なんです。梅毒、アメーバ赤痢、尖形コンジローマ、急性のB型肝炎、伝染性の軟属腫、単純ヘルペス、淋病とかありますけども、梅毒は非常に多いですね。初診時で、活動している梅毒があったっていうのが42例あって、そのうち37例がMSMの方でした。MSMの方のうち36%が治療しなくてはいけない梅毒を初診時に持っていて、20%が昔かかったことがあって治療が終わっているっていう、合わせて56%が梅毒にかかったかもしくはかかっているかっていう結果だったんですね。これはやはりMSMの患者さんが多いからということなんですけども、それにしても駒込やACCに比べてちょっと多いなというふうに思っています。
性感染症のことをちょっとお話ししたいと思います。STIとHIVって切っても切れない関係なんです。梅毒、アメーバ赤痢、尖形コンジローマ、急性のB型肝炎、伝染性の軟属腫、単純ヘルペス、淋病とかありますけども、梅毒は非常に多いですね。初診時で、活動している梅毒があったっていうのが42例あって、そのうち37例がMSMの方でした。MSMの方のうち36%が治療しなくてはいけない梅毒を初診時に持っていて、20%が昔かかったことがあって治療が終わっているっていう、合わせて56%が梅毒にかかったかもしくはかかっているかっていう結果だったんですね。これはやはりMSMの患者さんが多いからということなんですけども、それにしても駒込やACCに比べてちょっと多いなというふうに思っています。
うちに通院中に性病にかかっちゃうっていう人たちが結構いらっしゃってですね、梅毒7例、急性B型肝炎が3例。それから淋病が2例ありました。うちに通院しながら梅毒にかかってしまうということで、我々も非常に頭を悩ませているところではございます。また、ゲイの人の間で急性B型肝炎が流行っているんじゃないかなという印象を私はちょっと持っています。今年はいなかったんですが、去年、一昨年と、急性B型肝炎が目立ったなという印象です。
日和見感染ではないんですけれども、精神科疾患というということで、うつ病4例を含む11例が何らかの形で精神科との関わりがあります。精神科との連携は非常に重要だなというふうに思っております。ちなみに11例全員がMSMっていうのも何だかなという感じなんですけども。
入院先及び入院日数
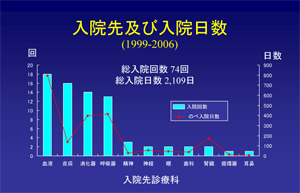 どんな科に入院するかっていうお話ですね。ちょっと奇妙だなと皆さん思われたかもしれませんが、我々感染症科はベッドを持っていなくて、患者さんの症状に合わせていろいろな科に入院をお願いする、そういうスタイルを取っています。並診という形で患者さんを主治医の先生と一緒に診ていく方式を取っております。いろいろな科で広く診ていく、病院全体としてHIVの患者さんを診ていこうというスタイルです。
どんな科に入院するかっていうお話ですね。ちょっと奇妙だなと皆さん思われたかもしれませんが、我々感染症科はベッドを持っていなくて、患者さんの症状に合わせていろいろな科に入院をお願いする、そういうスタイルを取っています。並診という形で患者さんを主治医の先生と一緒に診ていく方式を取っております。いろいろな科で広く診ていく、病院全体としてHIVの患者さんを診ていこうというスタイルです。
入院先は血液内科が一番多いのは、我々感染症科が血液内科と兼務で診療をしており、薬の導入のためだとか、薬の副作用だとか、どう頑張っても各科に振り分けできない患者さんってたくさんいらっしゃるんですよね。その時は血液内科の教授に「お願いします」って感じでベッドを分けてもらって、我々が主治医として診てるっていうのが一番多い現状によるものです。
そのほかは、帯状疱疹による皮膚科が多いですね。あとは肝炎やアメーバとかで消化器科、ニューモシスティス肺炎で呼吸器科。それから精神科入院もちょっとあります。
HAART治療内容及び成績
 うちの治療内容や治療成績はどうかっていうようなお話をしたいと思います。スライドは48人になってますが、最近4人が始めて、計52人でHAARTをやってます。期間は5年以上やっている人もいますが、平均で690日ぐらい。我々は2000年ぐらいから始めているということもあって、他の拠点病院なんかと比べると短めです。
うちの治療内容や治療成績はどうかっていうようなお話をしたいと思います。スライドは48人になってますが、最近4人が始めて、計52人でHAARTをやってます。期間は5年以上やっている人もいますが、平均で690日ぐらい。我々は2000年ぐらいから始めているということもあって、他の拠点病院なんかと比べると短めです。
薬の組み合わせですが、核酸系逆転写酵素阻害薬(NRTI)では、最近はツルバダ(TDF/FTC)が多いです。エプジコム(ABC/3TC)、コンビビル(AZT/3TC)と合剤を選ばれる患者さんが非常に多いですよね。
3剤目、核酸系逆転写酵素阻害薬(NRTI)と組み合わせる薬としては、エファビレンツ(EFV)が19例で一番多いです。アタザナビル(ATV)15例、ホスアンプレナビル(fAPV)10例も増えています。
2002年に私が集計した時は、ゼリット(d4T)とエピビル(3TC)とエファビレンツ(EFV)の組み合わせが一番多かったのですが、なんか時代感じましたね。これだけどんどん次から次へと出てくるので、患者さんにお勧めする薬もどんどん変わってくる。乗り換え組も多いですね。d4Tと3TCからツルバダ(TDF/FTC)という乗り換え組が多い。エファビレンツ(EFV)は相変わらずよく効くなという印象ですね。やっぱりいい薬です。アタザナビル(ATV)もやはり黄疸が出たりとか副作用がないわけではないし、カレトラ(LPV/r)も中性脂肪とかコレステロールが上がるというのもありますし、そう考えるとエファビレンツ(EFV)は非常に認容性がいい薬だなと思っています。
最近、カレトラ(LPV/r)とエファビレンツ(EFV)の比較試験ていうのがあって、両方とも同じだったっていう結論でした。なので、私はもう最初からエファビレンツ(EFV)で行ってもいいんじゃないかなというふうに思ってます。まあ患者さんの好き嫌いというか、好みもありますので、患者さんに選んでもらえばいいのですが。
治療成績は、73%で50コピー未満、20%で400コピー未満、ということで、合わせると93%で400コピー未満に抑えているということです。残りの7%、4例はどういうことかというと、3例が始めてまだ10週以内でして、アドヒアランスが悪い方が1人だけいらっしゃいます。
表/日本で承認済み抗HIV薬リスト
http://www.lap.jp/lap2/data/kusuri/kusuri.html
抗HIV薬の副作用
 副作用なんですけども、皆さんの方がもう詳しいと思いますので、私が申し上げることないのですけど、エファビレンツ(EFV)を副作用で中止した例は3例あります。めまいがひどい、性格が変わった、うつになった、そういうのが3例です。実際には、本当にこれはエファビレンツ(EFV)のせいかもって思ったのは1例だけです。この1例は、普段こんなことでは怒らなかった人が、周りの人から性格が変わったというか人間変わったって言われるぐらい、すごく変わってしまって。あわてて薬を変えたら元の性格に戻りましたので、やはりエファビレンツ(EFV)の副作用かなというふうに思います。あとの2例はう〜ん、どうかなという感じですね。アメリカのデータで申し訳ないんですが、最近、うつ病とエファビレンツ(EFV)には、結局関係がないという論文が出ました。エファビレンツ(EFV)をうつ病だとか精神疾患の人に使ってはいけないということはもう実はエビデンスがないっていうふうに今は言われています。でも、こういうことがあると少し使いにくいなというふうに私はちょっと思ってしまうんですよね。 副作用なんですけども、皆さんの方がもう詳しいと思いますので、私が申し上げることないのですけど、エファビレンツ(EFV)を副作用で中止した例は3例あります。めまいがひどい、性格が変わった、うつになった、そういうのが3例です。実際には、本当にこれはエファビレンツ(EFV)のせいかもって思ったのは1例だけです。この1例は、普段こんなことでは怒らなかった人が、周りの人から性格が変わったというか人間変わったって言われるぐらい、すごく変わってしまって。あわてて薬を変えたら元の性格に戻りましたので、やはりエファビレンツ(EFV)の副作用かなというふうに思います。あとの2例はう〜ん、どうかなという感じですね。アメリカのデータで申し訳ないんですが、最近、うつ病とエファビレンツ(EFV)には、結局関係がないという論文が出ました。エファビレンツ(EFV)をうつ病だとか精神疾患の人に使ってはいけないということはもう実はエビデンスがないっていうふうに今は言われています。でも、こういうことがあると少し使いにくいなというふうに私はちょっと思ってしまうんですよね。
あとは高脂血症が結構多いなと気がしています。エファビレンツ(EFV)ベースで多いていうのもなんかちょっと変な話なんですけども、まあカレトラ(LPV/r)の方がやっぱり多いですけどね。全体で6割近くの人が中性脂肪やコレステロールが上がっているという状況です。ちゃんと空腹時に採血しているわけでもないので、厳密にやればもっと減るのかもしれませんけども。
アタザナビル(ATV)によるビリルビン上昇。これは黄疸ですね。これも有名ですけども、結構上がるんですよね。高い人で3.5とかいう人もいるし、他の病院の話を聞くと6.5とか、え〜って感じの人もいるんですけども。うちでは平均すると2.1ぐらいですね。ビリルビンは1未満が正常値です。2っていうとまあちょっと高い。だけど、皆さん症状もないし、これって放っとくとだんだん下がってくるんで、我々は割とリラックスしながら様子をみています。ただ、やはり肝機能が元々悪い人とかには使わないようにしています。
あとはツルバダ(TDF/FTC)で腎機能障害が起こるかどうかっていう話はご存知ですかね。ツルバダ(TDF/FTC)は非常にいいお薬なんですけども、稀に腎機能障害が起こるという報告がありまして、日本でもおそらく腎機能障害で亡くなったっていうふうに言われている人が1例あるんですよ。我々の方でもこれから、おしっこの検査とかを密にするようにしました。今までは単に血液の腎機能だけでフォローアップしてたんですけど、尿の方がむしろ早くわかるっていう報告があるので、尿の検査をしています。
予後
 女子医大にいらした皆さんが今、どうなったかっていうことですが、これまでに来られた143例のうち、他の拠点病院やブロック拠点病院からセカンドオピニオンにいらっしゃったって方は4名いらっしゃいます。あとは転院された方21例、外国人の方で帰国された方が2名、それから死亡された方が4名です。4名中3例が我々の病院で亡くなりまして、1例で剖検をしました。通院を自分で止められてしまった方が9例。結構頑張って電話掛けたりとかしてフォローアップするんですけども、今この番号は使われておりませんとかになってしまうと、どうしようもできません。だから皆さん是非、主治医の先生に連絡先を教えていただけるとすごく助かると思いますので、よろしくお願いします。 女子医大にいらした皆さんが今、どうなったかっていうことですが、これまでに来られた143例のうち、他の拠点病院やブロック拠点病院からセカンドオピニオンにいらっしゃったって方は4名いらっしゃいます。あとは転院された方21例、外国人の方で帰国された方が2名、それから死亡された方が4名です。4名中3例が我々の病院で亡くなりまして、1例で剖検をしました。通院を自分で止められてしまった方が9例。結構頑張って電話掛けたりとかしてフォローアップするんですけども、今この番号は使われておりませんとかになってしまうと、どうしようもできません。だから皆さん是非、主治医の先生に連絡先を教えていただけるとすごく助かると思いますので、よろしくお願いします。
あとは、通院中の方が103名です。おそらく都内の拠点病院でこれほど急激に患者数が増えている病院っていうのは他にないと思います。
東京女子医大におけるHIV診療状況のまとめ
我々の診療状況をまとめますと、35歳ぐらいまでのMSMの方が非常に多いということ。あと、紹介元としてこの2年間では東京都南新宿検査・相談室が一番多くて、やはり検査機関とどうやって連携をするかというのが非常に大事だなと思っています。「東京女子医大病院を初診される皆様へ」という、診療時間や電話予約の方法をまとめたA4版1枚の案内を作っていまして、南新宿にたくさん置いてあります。外来枠とか結構変わるので、そのつど、新しいものを置いてもらっています。女子医大の予約センターにも同じものが置いてあります。だから、南新宿から紹介が来たら、はいOKという感じで、病名を言わなくても我々の方に予約が入るようになっております。
 判明科は皮膚科や呼吸器が多いんですけれども、多岐にわたっています。新宿近辺の住民におけるHIV陽性率は間違いなく上がって来ていると思います。ですので、いろいろな科でポロポロポロポロ判っているということですね。正直申し上げて、女子医大は最初、拠点病院になったばっかりで、HIV診療に非常に抵抗のあったことは否定はしないんですけれども、いろいろな科で診ていくうちに、病院としてだんだん慣れてきたという印象を持っています。 判明科は皮膚科や呼吸器が多いんですけれども、多岐にわたっています。新宿近辺の住民におけるHIV陽性率は間違いなく上がって来ていると思います。ですので、いろいろな科でポロポロポロポロ判っているということですね。正直申し上げて、女子医大は最初、拠点病院になったばっかりで、HIV診療に非常に抵抗のあったことは否定はしないんですけれども、いろいろな科で診ていくうちに、病院としてだんだん慣れてきたという印象を持っています。
入院科では皮膚科、呼吸器、消化器科病棟が多いということで、新しく診療を始めたり、患者さんが増えている病院なんかではこういった科で、集中的に準備をした方がいいのかなとも思っています。
あとは心理精神科分野での準備も必要です。我々の病院ではカウンセリングが必要な際は、必ず精神神経センター(精神科)というところに行ってもらうのですが、精神科への受診を嫌がる方が非常に多い状況です。心療内科ということで受診してもらうんだよということをご説明してもですね、なかなか精神科の受診をしてもらえないということもあって、頭を悩ませています。派遣カウンセラー制度っていうもございますけども、うちの患者さんの特徴かもしれないんですが、コロコロ受診日を変えるんですね。中には、多くはないんですが、ブッチされる方もいらっしゃいますし、そうすると、せっかく派遣カウンセラーの方もスタンバイして待ってていただいたのに、なんてこともあります。派遣カウンセラー制度はもちろん活用するべきなんですけども、これはアドホックであって、まずは各病院で心理の体制を整える必要があるんじゃないかなと思います。それだけでは抱えきれない患者さんに対して派遣カウンセラー制度を付け足して使っていくというのがあるのかなというふうに思います。
我々ではどうしたかっていうと、精神科でキーパーソンを見つけて、彼らに月1回のカンファレンスに来てもらうようにしたんですね。で、患者さん今、こういうことで困っているので、ちょっと何とかならないかということをぶつけるようにして、そういうことでちょっとずつ改善を目指しております。
あとは、HAARTによる延命効果に伴う複雑な合併症への準備。やっぱり癌ですよね。悪性腫瘍とか高脂血症、生活習慣病ですよね。こういったものに準備をしていく必要があるなというふうに思います。
通院中に性病にかかってしまうという話、これはやっぱり難しいですね。診察室でどうセックスの話をするかという、このひと言につきます。CDC(米疾病対策センター)がPrevention Case Managementという方法を導入しているんですけども、我々がそこまでやってるマンパワーもないし。外来ナースに、初診時にセックスの話を上手にしてもらうのも大事かなと思っています。皆さんのお知恵を借りられれば非常にありがたい。
抗HIV薬では、エファビレンツ(EFV)がうちではよく使われています。合剤とアタザナビル(ATV)、ホスアンプレナビル(fAPV)もだんだん増えてきています。
最後の二つは私が2002年度のエイズ学会の時から、ずっと学会で発表するたびに申し上げているんですけども、肺結核患者さんと血液透析になったHIVの患者さんの受け入れをどうするかということです。これは、東京都ですとか、エイズ学会ですとか、感染症学会とかで考えていかなきゃいけないんじゃないかと私は思っています。
肺結核の患者さんでHIVというのはこれから増えると思います。日本の結核というのは、どちらかというと新しく感染して出てくるというのではなくて、もともとかかっていた結核がHIVという疾患によって無理矢理発症させられているというのが多いんです。たとえば高齢になるだとか、糖尿病になるだとか、抗がん剤治療であるとか、免疫抑制療法やるだとか。そういうことで結核を無理矢理発症させられているというケースが多いんですね。HIVの患者さんが増えれば当然結核の患者さんも増えると思います。これをどう対応していくか。
あとは血液透析の患者さんの受け入れをどうするかっていうことです。我々はラッキーなことに、関連病院に一つだけ、HIVの患者さんを引き受けてくれるサテライトの透析クリニックがあります。やっぱり長生きするようになれば血液透析の患者さんはこれから増えてくるでしょうね。どこが診ていくのかを真剣に考えてくださいって東京都にも言っているんですけども、なかなか取り上げてはもらえないんです。
最後は施設へのインセンティブです。これだけ患者さんが増えてくると、何らかのベネフィットとかないと、HIV診療に取り組んでいくのはちょっと難しいんじゃないかなと思うんですよね。ACCとか国からサポートを受けているような病院はともかくとして、新しい病院で、私立大学病院や私立の病院、中小の病院でHIVを診ていくというのは、大変。他のいろいろな科から足蹴にされながらもHIVの患者さんを診ていくには何かメリットがないとちょっと難しい。
■東京女子医大における外来受診の実際
さらに内情を暴露してしまうんですが、女子医大では、どういうふうに外来受診をしていくかっていうことをお話ししたいと思います。
女子医大の外来センターは2年前にオープンしました。最初に初診受付をしていただきます。事前に予約をしていただいた方が、待ち時間とか混乱が少ないので、できるだけ予約をしていただくようにお願いしております。紹介状を持ってきていただくと初診料タダです。
それから、4階に上がっていただいて、中待ちのカウンターがありますので、カードを渡して受付をしてもらいます。順番が来ますと「何番の人、中待ちにどうぞ」と案内されます。中待ちでも案内は全て番号になっていて、患者さんのお名前を呼ばないようになっています。モニターに番号が出たら黙って診察室に入っていくという、そういう感じです。
今はどこの病院も電子カルテなんですよね。うちも電カルですが、電カルだと患者さんの顔が全然、見えないんですよね。私は紙の方が絶対好きなんですけども、時代の流れなので、仕方ないですね。
診察が終わったあとに、外来専門ナースと面接をしてもらいます。これは面接用の個室でやってもらいます。そのあと、地下1階に行って採血をしてもらいます。採血も番号で呼ぶようになってます。カードを入れると受付されて、番号を呼ばれるという感じですね。その後に1階で会計をしてもらいます。
また、医療ソーシャルワーカーのいる医療社会福祉室に寄ってもらって、いろいろな相談をしてもらうこともできます。うちはソーシャルワーカーがカウンセラーも兼ねているという感じです。
外来診療におけるissues
 私は第2第4土曜日が外来なのですが、やはり土曜日に受診される方が非常に多いですね。今、都内の拠点病院で土曜日のHIV診療をやっているのは、うちと東京医大、順天堂や慈恵医大などに限られています。本当は9時〜12時で終わるはずなんですけども、実際に終わるのはだいたい3時ぐらいになっちゃうんですよね。そうすると、待ってる患者さんの顔がもう、引きつってきて、すごい顔になっちゃうんですよね。私も本当に心苦しいなと思ってます。待ち時間をどういうふうに解消したらいいのか、というのが課題です。
私は第2第4土曜日が外来なのですが、やはり土曜日に受診される方が非常に多いですね。今、都内の拠点病院で土曜日のHIV診療をやっているのは、うちと東京医大、順天堂や慈恵医大などに限られています。本当は9時〜12時で終わるはずなんですけども、実際に終わるのはだいたい3時ぐらいになっちゃうんですよね。そうすると、待ってる患者さんの顔がもう、引きつってきて、すごい顔になっちゃうんですよね。私も本当に心苦しいなと思ってます。待ち時間をどういうふうに解消したらいいのか、というのが課題です。
あとは、セックスについて診察室で話すことが非常に難しいなと思っています。これは私自身のてらいもあるでしょうし、やっぱり患者さんの触れてはいけないところに触れてしまうのかなという恐れもあるし、その人の本当にデリケートなところにタッチしてしまうことになるので、どんなアプローチがいいのか、皆さんのご意見をお伺いしたいくらいです。
あとはセカンドオピニオン。非常に増えてます。今はセカンドオピニオンもガンガン行きましょうという、そういう時代だと思います。女子医大の場合にはセカンドオピニオン外来というのがございますし、感染症科の方に来ていただいて構いません。他の病院でもセカンドオピニオン専用の窓口を設けているところもございますし、もしくは拠点病院の担当の科を調べていただいて、そこの初診外来を取っていただくというのが一番多いパターンかと思います。できれば紹介状があったほうが初診料もかかりませんし、受付の方も助かりますので、お願いしていただければと思います。それは本当に躊躇する必要ございません。皆さん、主治医が気悪くするとかそういうことは全然ございませんので、どんどんセカンドオピニオン行っていただいていいんじゃないかと私は思っています。
あとはカウンセリングと心療内科の需要が多いので、それにどう対応するか。特にMSMの方に多いので、よりよい対応の仕方、システムを考えている最中でございます。
|